Kesakitan perut sebaik sahaja makan adalah masalah kesihatan yang sama. Kesakitan berkisar dari ketidakselesaan ringan hingga kesakitan yang teruk. Punca -punca keadaan ini berbeza dari isu pencernaan yang mudah ke keadaan perubatan yang lebih serius. Memahami sebab -sebab yang berpotensi, gejala yang berkaitan, dan pilihan rawatan yang tersedia adalah penting untuk menguruskan dan mencegah masalah ini dengan berkesan.

Memahami sakit perut setelah makan
Sistem pencernaan memainkan peranan penting dalam memecahkan makanan, menyerap nutrien, dan menghapuskan sisa. Apabila sakit perut berlaku sejurus selepas makan, ia menunjukkan bahawa sesuatu dalam proses ini tidak berfungsi dengan betul. Kesakitan mungkin sakit tajam, kesakitan seperti kekejangan, sensasi terbakar, atau kesakitan yang membosankan, dan boleh dilokalkan atau tersebar di perut.
Beberapa faktor mempengaruhi bagaimana sistem pencernaan bertindak balas terhadap makanan, termasuk komposisi diet, keadaan perubatan yang mendasari, dan kesihatan gastrousus secara keseluruhan.
Penyebab kesakitan perut yang biasa selepas makan
Banyak keadaan boleh menyebabkan sakit perut sejurus selepas makan. Berikut adalah sebab yang paling biasa.
1. Penyakit refluks gastroesophageal (GERD)
Penyakit refluks gastroesophageal (GERD) berlaku apabila asid perut mengalir kembali ke esofagus, menyebabkan kerengsaan dan kesakitan.
Punca GERD: Sphincter esophageal yang lemah, obesiti, tembakau merokok, penggunaan alkohol yang berlebihan, diet tinggi lemak, kehamilan.
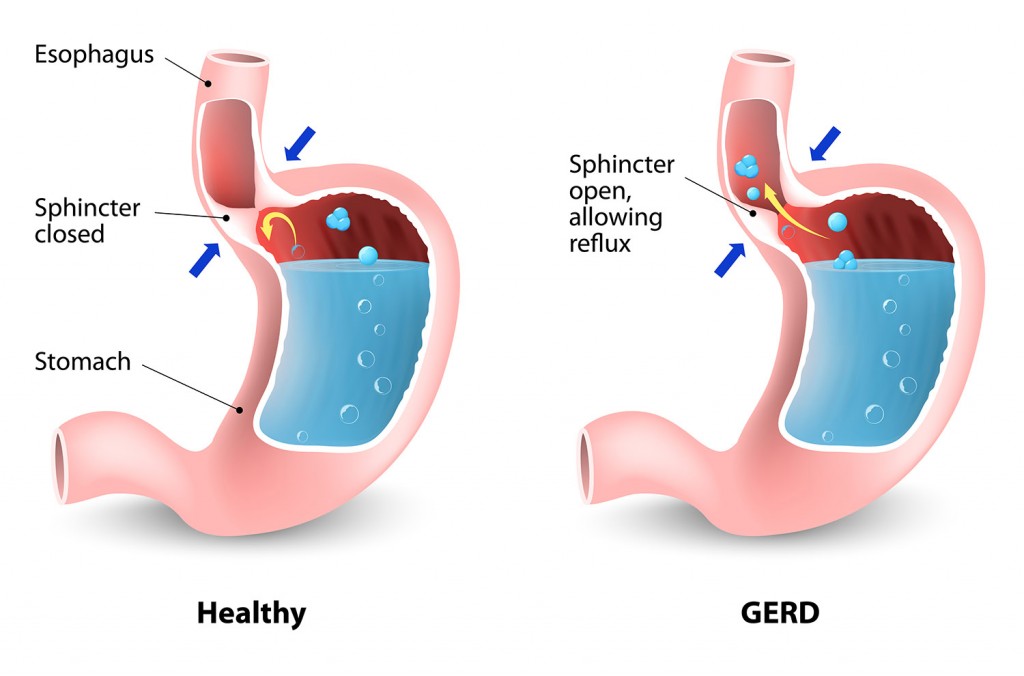
Gejala GERD: Sensasi terbakar di dada (pedih ulu hati), regurgitasi, kembung, loya.
Pencetus: Makanan berlemak, makanan pedas, makanan berasid, kafein, alkohol.
Rawatan: Perubahan gaya hidup, antacid, inhibitor pam proton (PPI), penghalang H2.
2. Gastritis
Gastritis adalah keradangan lapisan perut, sering disebabkan oleh jangkitan, penggunaan alkohol yang berlebihan, atau penggunaan ubat anti-radang nonsteroid (NSAIDs) yang berpanjangan.
Gejala: Membakar sakit di perut atas, mual, muntah, kembung.
Pencetus: Alkohol, makanan pedas, NSAID, jangkitan Helicobacter pylori.
Rawatan: Antibiotik (jika jangkitan bakteria), pengurangan asid, perubahan diet.
3. Ulser Peptik
Ulser peptik adalah luka terbuka dalam lapisan perut atau usus atas.
Punca ulser peptik: jangkitan Helicobacter pylori, penggunaan NSAID yang berpanjangan, pengeluaran asid perut yang berlebihan, tembakau merokok, tahap tekanan tinggi. Bakteria Helicobacter pylori biasanya dihantar melalui makanan yang tercemar, air, atau hubungan rapat dengan orang yang dijangkiti. Kebersihan yang lemah dan penyediaan makanan yang tidak bersih meningkatkan risiko.
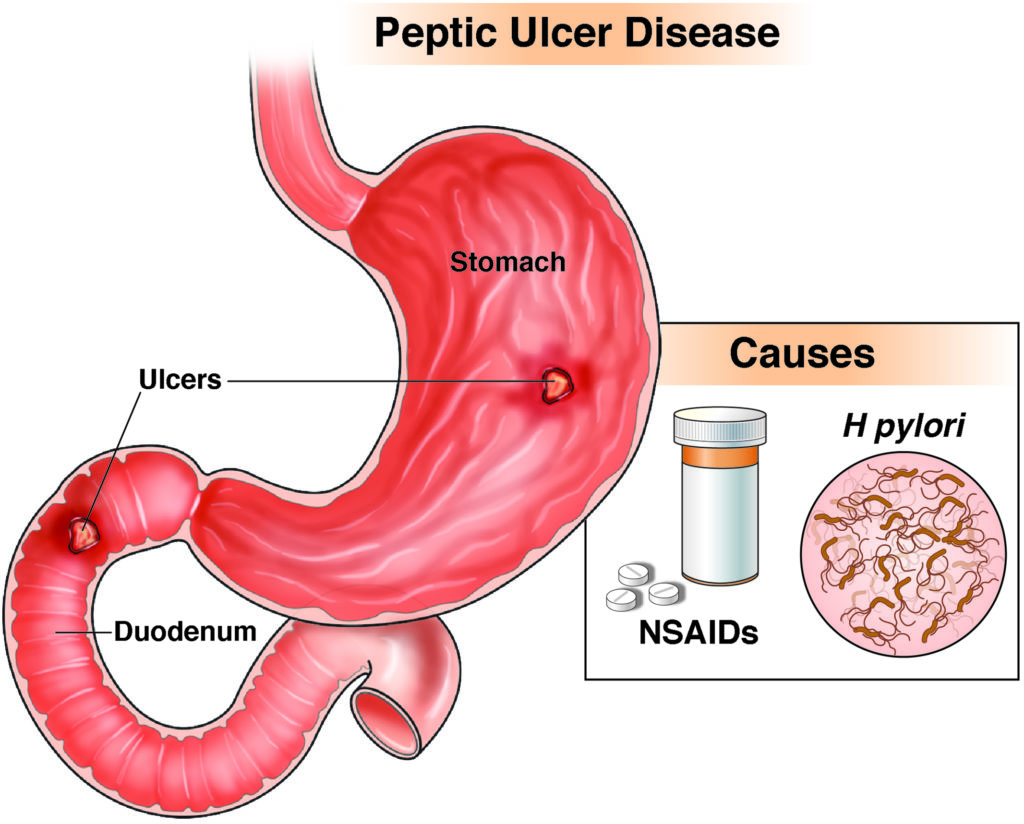
Gejala: Membakar sakit perut, mual, kembung, berasa penuh dengan cepat.
Pencetus: NSAIDs, jangkitan Helicobacter pylori, merokok, tekanan.
Rawatan: Inhibitor pam proton (PPI), antibiotik, mengelakkan makanan pencetus.
4. Intoleransi laktosa
Intoleransi laktosa berlaku apabila badan tidak mempunyai laktase enzim, yang diperlukan untuk mencerna laktosa dalam produk tenusu.
Punca: Predisposisi genetik, penuaan (mengurangkan pengeluaran laktase dari masa ke masa), penyakit usus (seperti penyakit Crohn atau penyakit seliak).
Gejala: kekejangan perut, kembung, cirit -birit.
Pencetus: Susu, keju, ais krim, mentega.
Rawatan: Suplemen enzim laktase, diet bebas tenusu.
5. Sindrom usus besar
Sindrom usus besar adalah gangguan pencernaan kronik yang mempengaruhi usus.
Punca: Motiliti usus yang tidak normal, jangkitan usus, tekanan, intoleransi makanan, perubahan bakteria usus. Jangkitan gastrousus disebabkan oleh virus, bakteria, atau parasit; Jangkitan ini sering berlaku kerana memakan makanan atau air yang tercemar, sanitasi yang lemah, atau pendedahan kepada individu yang dijangkiti.
Gejala: kekejangan perut, kembung, cirit -birit, sembelit.
Pencetus: Makanan lemak tinggi, kafein, pemanis buatan, tekanan.
Rawatan: Pengubahsuaian diet, suplemen serat, probiotik, pengurusan tekanan.
6. Penyakit pundi hempedu (batu empedu, cholecystitis)
Bantuan pundi hempedu dalam pencernaan lemak dengan menyimpan hempedu.
Punca: Tahap kolesterol tinggi, obesiti, penurunan berat badan yang cepat, genetik, puasa yang berpanjangan, kehamilan.
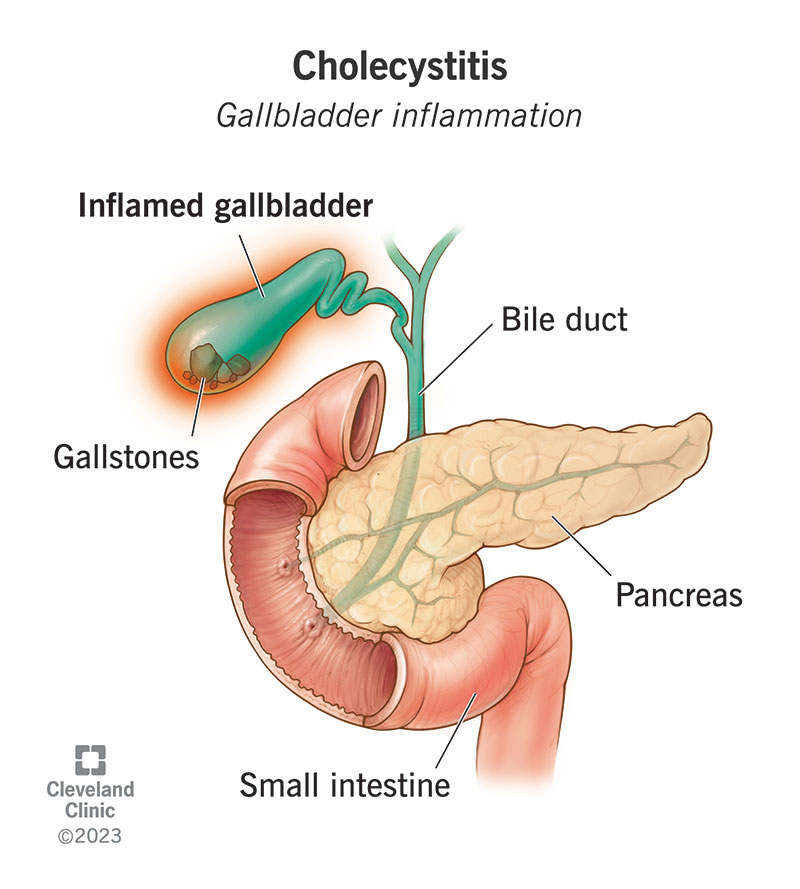
Gejala: Kesakitan perut kanan atas, mual, muntah, kembung perut.
Pencetus: Makanan berlemak, makanan goreng.
Rawatan: Pembedahan (cholecystectomy), pelarasan pemakanan.
7. Pankreatitis
Keradangan pankreas disebabkan oleh penggunaan alkohol, batu empedu, atau jangkitan. Jangkitan pankreas boleh disebabkan oleh batu empedu yang menghalang saluran pankreas, kerosakan berkaitan alkohol, atau komplikasi selepas pembedahan.
Gejala: Kesakitan perut yang teruk yang memancarkan ke belakang, mual, muntah, demam.
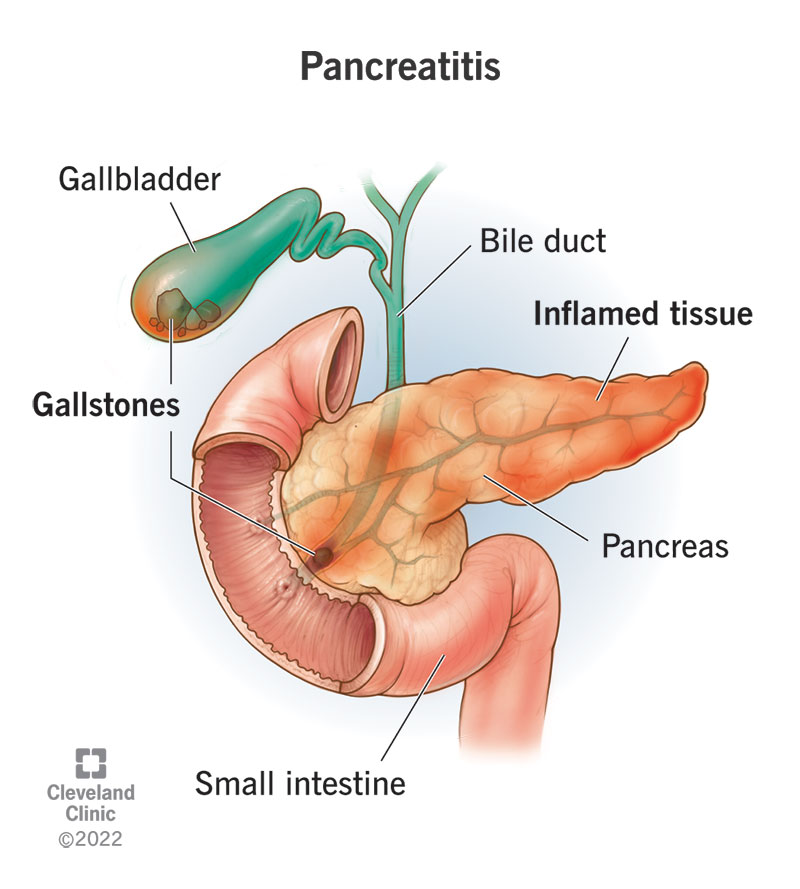
Pencetus: Alkohol, makanan lemak tinggi.
Rawatan: Hospitalisasi, cecair intravena, pengurusan kesakitan, suplemen enzim.
8. Alahan makanan dan sensitiviti makanan
Sesetengah orang bertindak balas terhadap makanan tertentu seperti gluten, kacang, atau makanan laut.
Gejala: sakit perut, bengkak perut, cirit -birit, ruam kulit, kesukaran bernafas (dalam kes yang teruk).
Pencetus: Gandum (penyakit seliak), kacang, kerang, tenusu.
Rawatan: Mengelakkan makanan pencetus, antihistamin, epinefrin kecemasan (untuk alahan teruk).
9. Penyakit Celiac
Penyakit celiac adalah gangguan autoimun yang dicetuskan oleh penggunaan gluten.
Punca penyakit seliak: kecenderungan genetik, tindak balas sistem imun terhadap gluten, faktor persekitaran.
Gejala: sakit perut, cirit -birit, penurunan berat badan, kekurangan nutrien.
Pencetus: Makanan yang mengandungi gandum, rai, barli.
Rawatan: Diet bebas gluten yang ketat.
10. makan berlebihan atau makan terlalu cepat
Makan makanan yang besar atau makan terlalu cepat boleh membebankan sistem pencernaan.
Gejala: sakit perut, kembung, loya, ketidakselesaan.
Pencetus: Makanan besar, minuman berkarbonat, makan terlalu cepat.
Rawatan: Makan bahagian yang lebih kecil, mengunyah makanan perlahan -lahan.
Diagnosis sakit perut sebaik sahaja makan
Diagnosis yang betul adalah penting untuk menentukan punca kesakitan perut sejurus selepas makan. Profesional perubatan biasanya menggunakan kaedah berikut:
- Sejarah Pesakit dan Penilaian Gejala – Memahami Tabiat Makan dan Corak Gejala.
- Pemeriksaan Fizikal – Memeriksa kesakitan, bengkak, atau tanda -tanda keradangan.
- Ujian Makmal – Ujian Darah untuk mencari jangkitan, keradangan, atau kekurangan enzim.
- Ujian pengimejan-ultrasound, x-ray, imbasan CT, atau endoskopi untuk memvisualisasikan saluran pencernaan.
- Penghapusan diet – menghapuskan makanan pencetus yang disyaki untuk mengenal pasti intoleransi makanan atau alahan makanan.
- Ujian nafas – digunakan untuk intoleransi laktosa atau diagnosis pertumbuhan bakteria.
Pilihan Rawatan
Rawatan untuk sakit perut selepas makan bergantung kepada sebab yang mendasari:
1. Gaya hidup dan pengubahsuaian diet
- Makan makanan yang lebih kecil lebih kerap.
- Elakkan makanan berlemak, pedas, atau berasid.
- Dink cukup air dan makan makanan yang kaya serat untuk pencernaan.
- Hadkan pengambilan alkohol dan kafein.
2. Menggunakan ubat
- Antacid, penghalang H2, dan PPI untuk keadaan yang berkaitan dengan asid.
- Suplemen enzim untuk intoleransi laktosa dan kekurangan pankreas.
- Antispasmodics dan suplemen serat untuk sindrom usus besar.
- Antibiotik untuk jangkitan bakteria seperti H. pylori.
3. Intervensi pembedahan
- Pembuangan pundi hempedu untuk merawat batu empedu.
- Pembedahan untuk ulser teruk atau penyumbatan usus.
4. Menguruskan tekanan dan kesihatan mental
- Teknik pengurangan tekanan seperti yoga dan meditasi.
- Terapi kognitif-tingkah laku untuk sindrom usus dan keadaan yang berkaitan dengan tekanan.
Bilakah anda perlu mendapatkan rawatan perubatan?
Dapatkan rawatan perubatan jika anda mengalami salah satu gejala berikut:
- Sakit perut yang teruk atau berterusan.
- Muntah darah atau najis hitam.
- Demam tinggi dengan sakit perut.
- Penurunan berat badan yang tidak dapat dijelaskan.
- Kesukaran menelan atau kembung yang teruk.
























